Die Klug-entscheiden-Initiative der Deutschen Gesellschaft für Innere Medizin (DGIM) und ihrer Schwerpunktgesellschaften zielt darauf ab, die medizinische Versorgung nachhaltig zu verbessern (1). Hierzu wurden unter Beteiligung zahlreicher Fachgesellschaften diagnostische und therapeutische Maßnahmen identifiziert, die häufig nicht fachgerecht erbracht werden (2). Da sowohl überflüssige als auch unterlassene Untersuchungen und Behandlungen einen Nachteil für Patienten/-innen bedeuten können, wurden in dem Konsensprozess beide gleichermaßen berücksichtigt (3). Die Adressaten der „Klug entscheiden“-Empfehlungen (KEE) sind in erster Linie die in der ärztlichen Versorgung tätigen Kolleginnen und Kollegen. Zugleich erscheint es sinnvoll, den Grundgedanken der Initiative bereits den Medizinstudierenden zu vermitteln.
Der Erwerb klinischer Entscheidungskompetenz gehört zu den zentralen Lernzielen des Medizinstudiums. Neben den in das Studium integrierten Praxisphasen (Unterricht am Krankenbett, Blockpraktikum, Famulatur und Praktisches Jahr) existieren mit dem fallbasierten (4) und dem problemorientierten Lernen (5) spezielle Unterrichtsformate für die Einübung klinischer Entscheidungsprozesse. Bislang wird allerdings kaum geprüft, ob die entsprechenden Lernziele von den Studierenden auch erreicht wurden. Dies liegt unter anderem daran, dass die Prüfung von Entscheidungskompetenz ein anderes Format erfordert als die üblicherweise eingesetzten Multiple-Choice-Fragen. Ein solches, in diesem Kontext eher geeignetes Format ist die „Key Feature“-Prüfung (6).
Als Key Feature wird eine Schlüsselstelle im klinischen Entscheidungsprozess bezeichnet; Fehlentscheidungen, die an diesen Schlüsselstellen getroffen werden, können die Diagnosestellung verzögern oder dazu führen, dass Patienten falsche oder unnötige Therapien erhalten. Bei Key-Feature-Prüfungen werden Studierende mit klinischen Szenarien konfrontiert und an den jeweiligen Schlüsselstellen des diagnostischen und therapeutischen Prozedere werden offene Fragen zum optimalen Vorgehen gestellt.
Nach Beantwortung jeder Frage erhalten die Studierenden Feedback zu den jeweils richtigen und falschen Antworten. Bei computergestützten Key-Feature-Prüfungen lassen sich die Antworten auf die offenen Fragen leicht auswerten, weil die Studierenden ihre Antwort anhand eines Drop-down-Menüs aus einer Vielzahl (ca. 4 000) hinterlegter Optionen auswählen können und die Auswertung automatisch erfolgt. Eine aktuelle Übersichtsarbeit belegt, dass das Format der Key-Feature-Prüfung dazu geeignet ist, klinische Entscheidungskompetenz zu messen (7).
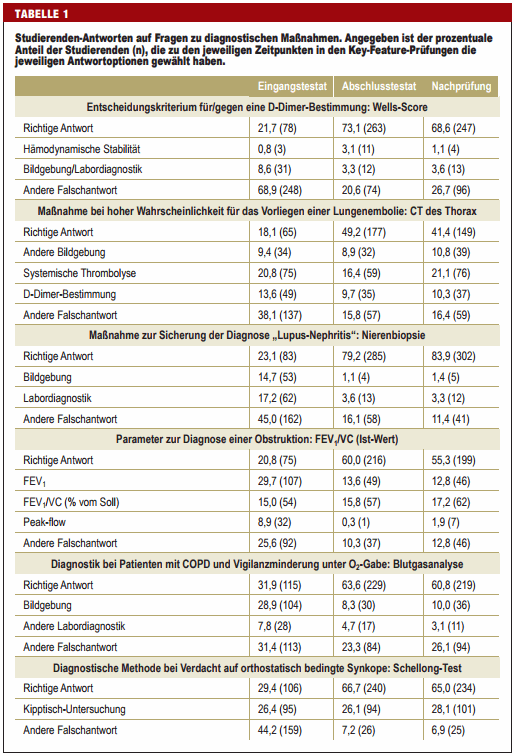
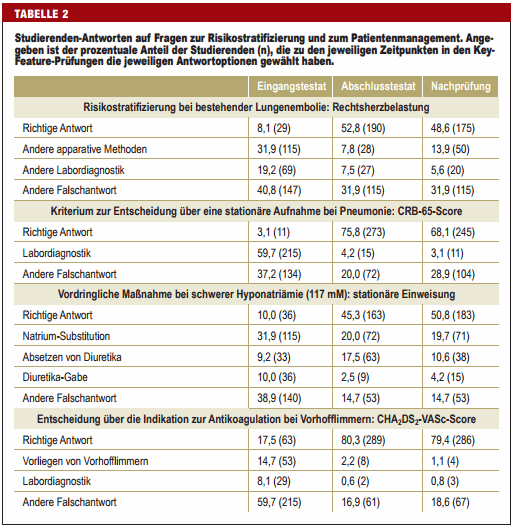
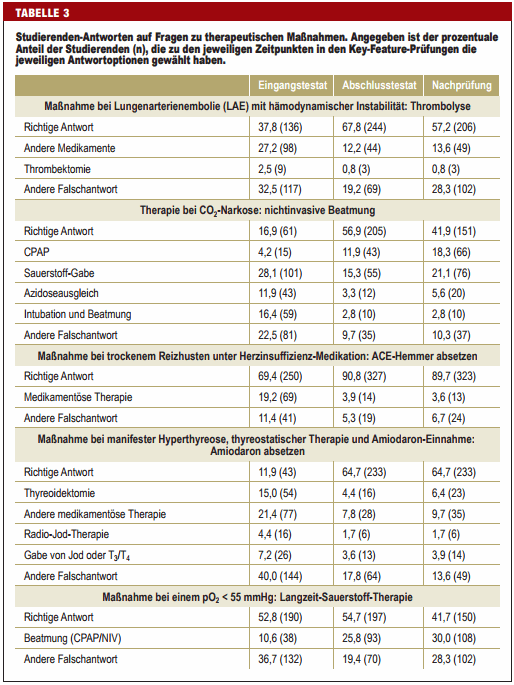
Wie in anderen Prüfungen auch wird bei der Auswertung von KeyFeature-Prüfungen üblicherweise der Anteil der Studierenden mit richtiger Antwort betrachtet (8). Hinsichtlich der Ziele der Klug-entscheiden-Initiative sind aber auch die Falschantworten von Interesse, denn aus ihnen können sich Hinweise auf Defizite in der Lehre ergeben. So könnte eine ungünstige Gewichtung von Lehrinhalten dazu führen, dass angehende Ärztinnen und Ärzte nicht indizierte Maßnahmen zu häufig und andere, indizierte Maßnahmen zu selten durchführen.
Bislang wurde die Häufigkeitsverteilung der Falschantworten von Key-Feature-Prüfungen noch nicht untersucht. Ziel dieser Studie war es, das Antwortverhalten von Studierenden der Humanmedizin in Key-Feature-Prüfungen auszuwerten. Von besonderem Interesse waren dabei Änderungen der Antwortverteilung im Laufe eines Semesters und der mittelfristige Lernerfolg nach 6 Monaten.